Systémový lupus erythematosus
Úvod
Systémový lupus erythematosus (SLE, dále jen lupus) je jedním ze skupiny tzv. autoimunitních onemocnění. Imunitní systém, jehož přirozeným úkolem je organismus chránit, bojuje u autoimunitních onemocnění proti vlastním tkáním a orgánům (u lupusu např. kůži, kloubům, ledvinám, mozku, srdci, plicím nebo krvi) a poškozuje je.
Na první pohled zvláštní název onemocnění má původ již ve středověku. Lupus totiž znamená latinsky vlk. Kožní změny ve tváři nemocných středověkým lékařům připomínaly stopy po vlčím kousnutí. Slovo erythematosus nebo také erythematodes označuje červenou barvu těchto ložisek. Konečně slovem systémový je zdůrazněno, že onemocnění může postihovat všechny lidské orgány.
Výskyt a příčina onemocnění
Lupus postihuje častěji ženy než muže (přibližně v poměru 9:1) a první příznaky se nejčastěji objevují mezi 15 a 44 lety. Každý rok v České republice onemocní lupusem asi 500 osob. Příčina vzniku lupusu je neznámá, pravděpodobně se však na vzniku onemocnění podílí kombinace celé řady faktorů (genetických, hormonálních a faktorů zevního prostředí, např. slunečního záření, stresu, některých léků a infekcí).
Příznaky
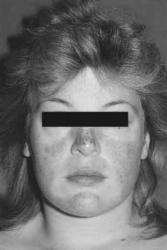
Existuje mnoho příznaků systémového lupusu, které se mohou lišit u každého pacienta. Lupus může u každého postihovat jiné orgány a i tíže postižení se různí – od zcela mírného po velmi těžké, potenciálně život ohrožující. V průběhu onemocnění se obvykle střídají období zhoršení příznaků (aktivity onemocnění, relapsů) a období vymizení či zmírnění příznaků (remise). K nejčastějším příznakům obecně patří velká únava, zvýšená teplota, úbytek na váze, bolesti a otoky kloubů. Může se také objevit charakteristické „motýlovité“ zarudnutí v obličeji na nose a na tvářích, vyrážka ale bývá i na hrudníku, ramenou a horních končetinách (obr. 1). Všechny kožní projevy se mohou zhoršit vlivem slunečního záření. K dalším možným příznakům patří vřídky v dutině ústní, padání vlasů, bělání a fialovění prstů v chladu, bolesti na hrudi (při nádechu), dušnost, zvětšené lymfatické uzliny, zvýšená náchylnost k infekcím, otoky, bolesti hlavy, závratě, problémy se zrakem, deprese nebo problémy s pamětí.
Diagnóza
Stanovit diagnózu lupusu nemusí být vždy jednoduché, protože lupus postihuje celou řadu orgánů a příznaky mohou napodobovat jiná onemocnění. Neexistuje ani jednoduchý jediný laboratorní test, kterým by bylo možné diagnózu definitivně potvrdit. Diagnózu tak stanovujeme na základě kombinace výskytu jednotlivých příznaků.
Pro správné stanovení diagnózy lékař využívá:
- detailní anamnézu (informace od pacienta);
- podrobné fyzikální vyšetření;
- laboratorní testy (krevní obraz, sedimentace, biochemické vyšetření, vyšetření moče, imunologické testy – hladina komplementu, antinukleární a jiné autoprotilátky);
- zobrazovací metody (rentgen, ultrazvuk, echokardiografie, event. magnetická rezonance);
- oční vyšetření;
- neurologické vyšetření;
- kožní biopsie;
- renální biopsie.
SLE a postižení ledvin
Lupus může způsobit zánět ledvin (lupusovou nefritidu) a narušit tak schopnost ledvin odvádět z těla zplodiny metabolismu. V moči se při zánětu ledvin vyskytne krev a bílkovina. Při větší ztrátě bílkovin do moče může pacient trpět otoky, mnohdy ale není postižení ledvin doprovázeno žádnými obtížemi, a proto je třeba u každého pacienta s lupusem vyšetřit také moč. Pro diagnózu lupusové nefritidy a určení jejího typu a správné léčby se provádí odběr vzorku tkáně z ledviny (renální biopsie).
Léčba
V současné době neexistuje způsob, jak systémový lupus erythematosus zcela vyléčit. Existuje však řada možností, jak onemocnění úspěšně léčit. Léčba lupusu se liší podle rozsahu a tíže postižení orgánů a je uzpůsobována pro každého pacienta. Cílem léčby je nejen navození remise onemocnění (tedy zmírnění či úplné odstranění příznaků onemocnění) a prevence dalších relapsů, ale i zabránění trvalému poškození orgánů a dalších komplikací.
Mezi léky využívané v terapii lupusu patří zejména:
- kortikosteroidy (např. Prednison, Medrol), které zmírňují zánětlivou reakci;
- antimalarika (např. Plaquenil) – zejména u kožních a kloubních příznaků;
- imunosupresiva (např. azathioprin, metotrexát, cyklofosfamid, cyklosporin nebo mykofenolát-mofetil), která napomáhají zmírnit zánětlivou reakci a zamezit poškození hlavních orgánů (ledvin, srdce, plic, centrálního nervového systému);
- nesteroidní protizánětlivé léky (např. ibuprofen, diclofenac, nimesulid) k potlačení bolestí kloubů, pokud nejsou postiženy orgány.
I přes nespornou účinnost může být podávání těchto léků spojeno s řadou nežádoucích účinků, jejichž výskyt je nutné nahlásit ošetřujícímu lékaři.
Co může udělat pacient:
- při aktivitě onemocnění hodně odpočívat, vyhýbat se stresu, infekčnímu prostředí, dodržovat racionální životosprávu;
- v remisi pravidelnou přiměřenou pohybovou aktivitou udržovat svalovou sílu a pohyblivost kloubů;
- vyhýbat se slunečnímu záření, při pobytu na slunci používat krémy s vysokým ochranným faktorem;
- pravidelně doživotně docházet na lékařské kontroly;
- neprodleně informovat lékaře o všech nových příznacích, vedlejších účincích léků i známkách infekce.
SLE a těhotenství
Diagnóza lupusu nevylučuje možnost otěhotnět a porodit zdravé dítě. Vzhledem k vyššímu riziku potratu, riziku komplikací v těhotenství, nežádoucímu účinku řady léků, užívaných při SLE, i určitému riziku pro plod je však nutné těhotenství vždy pečlivě plánovat a sledovat na specializovaném pracovišti. Obvykle se doporučuje otěhotnět v době, kdy od posledního relapsu onemocnění uplynulo alespoň 6 měsíců.
Perspektiva
Systémový lupus erythematosus je chronickým onemocněním s nutností pravidelného sledování. V posledních 20 letech se ale prognóza pacientů se SLE výrazně zlepšila díky novějším diagnostickým i léčebným možnostem. Vsoučasné době probíhají další klinické studie zaměřené na nalezení optimálních léčebných postupů.